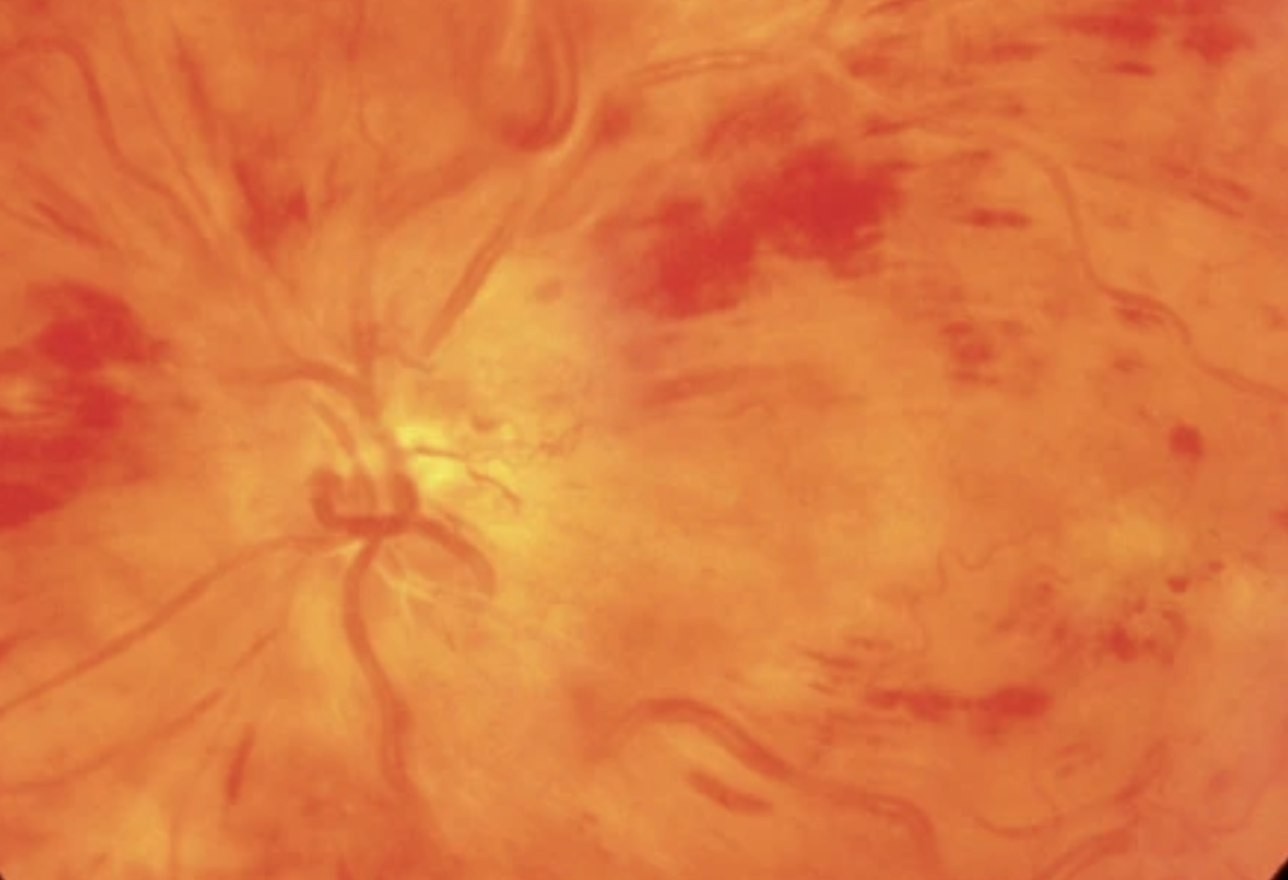
Zentralvenenverschluss (ZVV)
- Ischämisch (20-35%): fehlende Kapillarperfusion/Ischämie > 10 Papillendruchmesser
- nicht-Ischämisch: < 10 Papillendurchmesser
Anamnese
- Visusminderung, Gesichtsfelddefekte, Metamorphopsien
- Risikofaktoren: Arterielle Hypertonie 30-60%, Koronare Herzerkrankung 22-50%, Dyslipidämie 30-60% Diabetes mellitus 14-34%, Glaukom, Nikotin, Adipositas, Kontrazeptiva
- Weitere Risikofaktoren: Syphilis, Sarkoidose, Vaskulitis, Hyperviskositätssyndrome (Multiples Myelom, Leukämie, Waldenström’s Makroglobulinämie), Sichelzell-Krankheit, HIV, Hyperhomocysteinämie, erhöhte BSR
Untersuchungen
- RAPD
- Gesichtsfeld fingerperimetrisch
- Visus subjektiv
- Tensio Applanatorisch u. Papillenbeurteilung
- vorderer Augenabschnitt (Irisrubeose)
- Fundus in Mydriase (Makulaödem, Streif-/ Fleck-Blutungen,Exsudate, dilatierte/tortöse Venen, Papillenschwellung), OCT (Makulaödem, Papillenschwellung)
Diagnostik
Patient > 50 Jahre
> Abklärung kardiovaskulärer Risikofaktoren, Ausschluss Glaukom
- Intraokulardruck: Tagesdruckprofil
- Blutdruck
- Blutentnahme: CRP, Blutbild dif., BSG (> typ.erhöht bei Frauen), Hämatokrit (erhöhte Blutviskosität), Quick, Glucose, HbA1c, Lipidblock (nüchtern)
- Nikotin
Patient < 50 Jahre
> Abklärungen wie bei Patienten > 50 Jahre, jedoch zusätzlich:
- Differentialblutbild (Polyzythämie, essentielle Thrombozythämie, Leukämien, Hämoglobinopathien)
- Serum-Protein-Elektrophorese (> Paraproteinämien, z.B. M. Waldenström-Makroglobulinämie)
- Gerinnungsdiagnostik (durch Hämatologie, erstnach 2 Monaten, bei fehlenden Risikofaktoren oder bei multiplen/bilateralen ZVVs): Anticardiolipin-Antikörper, Antiphospholipid-Antikörper, Aktivierte Protein C Resistenz, Homocystein, Antithrombin III,Protein S, Protein C)
- ANA, Rheumafaktoren (> rheumatische, nicht-rheumatische Erkrankungen)
- ACE (> Sarkoidose)
- Treponema pallidum (> Syphilis/Lues «Syphilis Suchtest»)
Klinik (inkl. Suche nach Neovaskularisationen)
- Fluoresceinangiographie nach Resorption von flächigen Blutungen (meist nach 3 Monaten in der NH Sprechstunde) zum Ausschluss von „non-perfusion“ Arealen
- Fotodokumentation (hinterer Pol, vorALK-Therapie)
- Internistische Abklärungen durch Hausarzt zum Ausschluss/Optimierung kardiovaskulärer Risikofaktoren
Therapie
Akute Phase (bis 8 Wochen)
- Augendrucksenkung (auch bei nur leicht erhöhtem Druck!)
- Aspirin 100mg Tbl 1x/d (Evidenz nicht gesichert)
- Intravitreale anti-VEGF Therapie ggf. Intravitreale Steroide (bei Makulaödem): siehe Behandlungspfad im Kapitel IVT
- Behandlung internistischer Grunderkrankungen
- evtl. Diuretika durch andere antihypertensive Medikamente ersetzen
- allfällige orale Kontrazeptiva absetzen
- Über isovolämische Hämodilution aufklären (keineEvidenz)
- Durch Aderlass und Volumenersatz werden Blutzellen aus dem Blut entfernt > Hamatokrit sinkt (unter 37%) > Blut wird “flüssiger”
Chronische Phase (Komplikationen)
- Minderperfusionsareale, Sekundärglaukom > bei Auftreten von Neovaskularisationen von Iris, Kammerwinkel, Papille, Retina
- Fluoreszein-Angiographie nach Resorption der Blutungen (4-12 Wochen)
- Panretinale ALK (ALK-Parameter: 500 µm, 0.2 sec, ausserhalb der Gefässbögen bis anterior des Äquators, total 1200 – 1500 Herde in ca. 3 Sitzungen, max. 500 Herde pro Sitzung)
- Bei Makulaödem ist durch fokale ALK keine Verbesserung des Visus zu erwarten
- Evtl. anti-VEGF: siehe Behandlungspfad imKapitel IVT
- Evtl. Zyklophotokoagulation
Verlaufskontrollen
- Ischämischer ZVV: Monatlich in ersten 6Monaten (cave ca. 60% entwickeln Neovaskularisationen!)
- Nicht-Ischämischer ZVV: Monatlich in ersten 6 Monaten (cave: ca. 1/3 geht innerhalb des ersten Jahres in einen ischämischen ZVV über!)
Visusprognose
- ischämischer ZVV: über 90% Visus von 0.1 oder schlechter, Neovaskularisationsglaukom in über 60% der Fälle innerhalb von Wochen bis Jahren
- nicht-ischämischer ZVV: 10% der Fälle komplikationslose Rückbildung des Verschlusses, 50% Visus 0.1 oder schlechter, ca. 1/3 Progression in ischämischen ZVV innerhalb eines Jahres
Venenastverschluss (VAV)
Diagnostik > wie ZVV
Therapie
- Behandlung internistischer Grunderkrankungen
- Bei Makulaödem ist eine antiVEGF Therapie indiziert
- Nach Resolution der Blutungen sollte eine Fluoreszenzangiographie durchgeführt werden.
Nachkontrolle
- Verlaufskontrollen werden in den ersten 6 Monaten monatlich durchgeführt. Dann 3 monatlich bis ein Jahr nach dem Ereignis.
Visusprognose
53% erreichen 0.5 oder besser, 25% zwischen 0.2 und 0.4, 22% 0.1 oder schlechter.
> Aufklärung für Patienten
Quelle: Will's Eye Manual, Eyewiki AAO